COVID-19时代出生的婴儿首次大规模统计研究:剖腹产和人工引产数量显着下降
发布时间 2022-05-26 阅读 4359
关注新冠病毒
孕产 和 婴幼儿
》》》
》》》
》》》
在 COVID-19 大流行的第一个月,剖腹产和人工引产导致的早产率下降了 6.5%,并且在整个大流行期间一直保持较低水平——这可能是由于人们努力减缓病毒传播而导致产前检查减少的结果。
该研究以 “美国早产率和 Covid-19” 的标题于 4 月 6 日发表在儿科学杂志上,是第一个大规模分析大流行时期出生婴儿数据的研究。
该论文的第一作者、助理教授丹尼尔·丹奇(Daniel Dench)表示,这项研究提出了有关妊娠期医疗干预的问题,以及医生的某些决定是否可能导致不必要的早产。
Dench说道,虽然了解这些变化如何影响胎儿死亡以及医生如何在大流行期间按风险类别对患者护理进行分类这些问题需要更多研究,但这些重要发现应该要引起医学界的重视和讨论。
实际上,这项研究开始回答一个在传统实验中永远无法解决的问题:如果女性在怀孕期间不经常去做个人产检,那么过早剖腹产和人工引产的发生率会怎样?——这样的试验是不道德的。
但一项分析显示,居家令的带来的影响是孕妇产前检查次数减少了三分之一以上,这给了Dench和他的同事Howard Minkoff博士一个评估这项政策影响的机会。
研究人员查阅了 2010 年至 2020 年美国近 3900 万例新生儿的记录,并使用国家卫生统计中心的数据预测了从 2020 年 3 月到 2020 年 12 月的早产儿(怀孕 37 周之前出生的婴儿)数量,然后将预测数字与实际数字进行了比较。
他们发现,当世界卫生组织于2020年3月宣布Covid-19为大流行病并引发了全球各地的企业关闭和人们居家令时,因剖腹产或人工引产导致早产的比例,比预期下降 0.4 个百分点,2020年3月到12月这个数字平均值比预测值低0.35个百分点,这意味着每 100,000 名出生婴儿中由剖腹产和人工引产的早产儿数量减少了350例,其总体减少 10,000 例。
在大流行之前,剖腹产或人工引产的月度早产率变化符合二次趋势模型(图1A)。 2020 年 3 月之前,早产率的拟合线(蓝色实线)变化都不会超过 0.15 个百分点,2020 年 3 月之后,实际早产率(红点)远低于预测值(蓝点)(图 1B)。在大流行的前几个月,非人工引产或剖腹产的自发性早产儿数量略微有所下降(图2A和B),但远低于这两种因素造成的早产儿数量,足月剖腹产和人工引产数量有所增加。
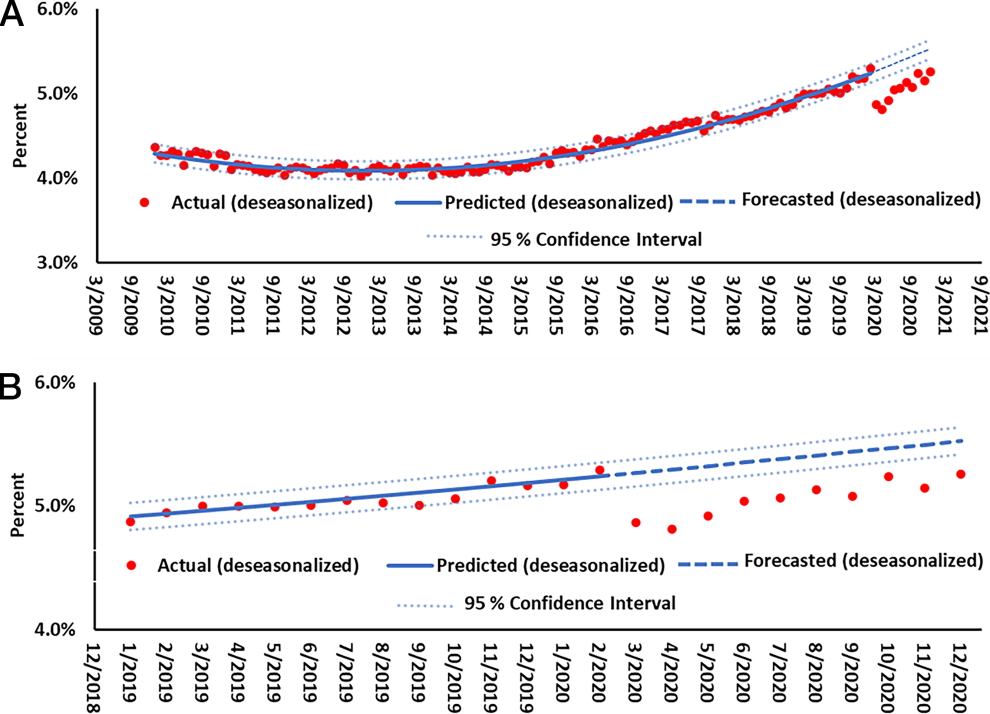
图1 A.2010 年至 2020 年间剖腹产或人工引产的月度早产率 B.A图中2019 年 1 月至 2020 年 12 月之间的每月数据扩展。数据来源于国家卫生统计中心(NCHS)的国家出生人口档案(https://www.cdc.gov/nchs/data_access/vitalstatsonline.htm)
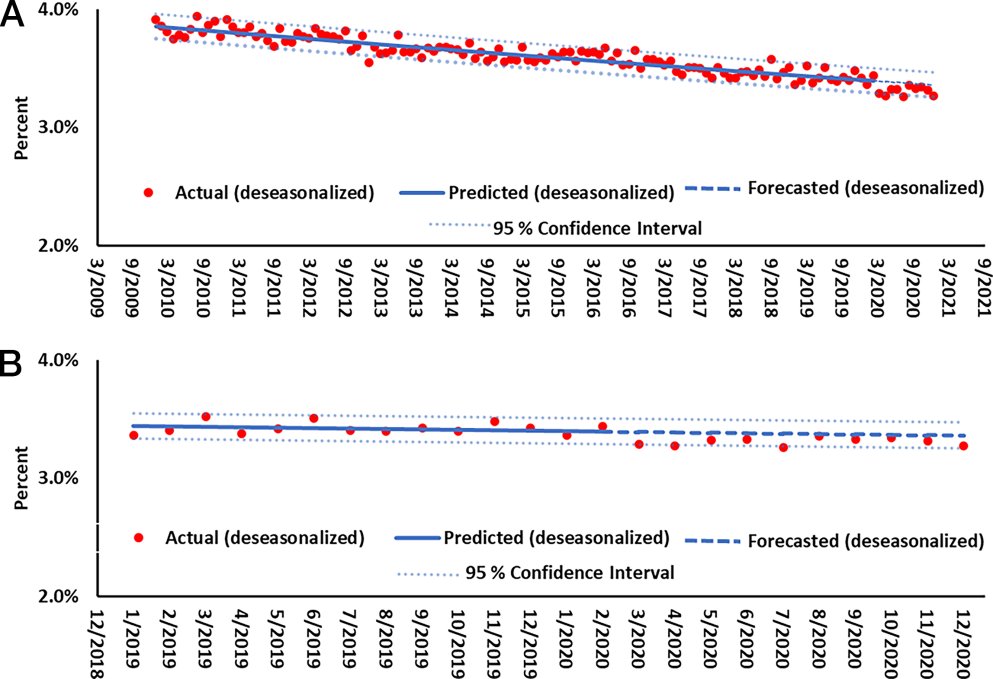
图2 A.2010至2020年非剖腹产或人工引产的月度早产率 B.A图中2019 年 1 月至 2020 年 12 月之间的每月数据扩展。数据来源于国家卫生统计中心(NCHS)的国家出生人口档案(https://www.cdc.gov/nchs/data_access/vitalstatsonline.htm)

这是第一批大规模研究这些数据的研究人员。
“如果你查看一家医院系统的 1,000 名新生儿,甚至 30,000 名新生儿,你将无法清晰地看到这种下降趋势,样本量太小就无法分析出这种变化。”Dench博士说。季节因素会对早产率有一定影响,如2月份的平均早产率高于3月份,研究人员对其进行了校正,这样的数据处理使得分析结果更加准确。
当然,该研究也引起一些争议,因为多达一半的早产剖腹产和人工引产是由于胎膜破裂造成的,属于自发性因素,但Dench和他的团队无法将这些剖腹产与医生干预造成的剖腹产区分开来。因此,Dench正在寻求更详细的数据,以更清楚地了解早产情况。尽管如此,这些发现仍然很重要,因为早产的原因并不总是已知的。
虽然医生的干预会导致早产,但我们可以确定在大多数情况下,这种干预都是必要的和有充分理由的。因此,如果有什么改变了早产,那可能是医生治疗病人的方式发生了一些变化。
该研究提出了一个关键问题:大流行之前的医生干预是否有必要?
Dench说道:医生的干预对胎儿健康有何影响?医生是否遗漏了一些假阳性案例,即没有分娩出那些本来可以存活的婴儿?或者那些没有干预就会宫内死亡的婴儿?
Dench 计划分析2020 年 3 月至12 月胎儿死亡档案来回答这个问题,如果在早产儿数量下降的同时发现胎儿死亡数量没有变化,这可能表明未来可以避免医生干预导致的“假阳性”。了解在大流行期间哪些孕妇需要护理、哪些不需要可以帮助医生避免不必要的干预,这将成为未来重要的研究方向。