与 Delta 和 Omicron 变异相关的妊娠和新生儿COVID-19阳性病例数以及严重程度分析
发布时间 2022-05-07 阅读 3394
SARS-CoV-2 的 Omicron (B.1.1.529) 变体已在全世界迅速传播,但似乎比 Delta (B.1.617.2) 变体引起的疾病较轻。1 之前有研究表明,Delta 与孕期 COVID-19 严重程度增加有关,2 但在 Omicron 期间尚未分析出感染率和严重程度。就此,来自德克萨斯大学西南医学中心和 帕克兰健康中心 的科学家们对比了前 Delta阶段、Delta激增期 和 Omicron激增期,产科患者感染率、严重程度、疫苗接种率和早期新生儿感染情况。
科学家们收集了帕克兰健康中心产前护理的患者的数据,包括1个急症护理医院和 10 个社区产前诊所。感染的定义基于对患者进行的 SARS-CoV-2 逆转录酶聚合酶链反应 (RT-PCR) 检测或抗原检测。严重或危重疾病被定义为需要补充氧气、高流量鼻导管、机械通气或体外膜肺氧合3。时间跨度为 2020 年 5 月 17 日至 2022 年 1 月 29 日。
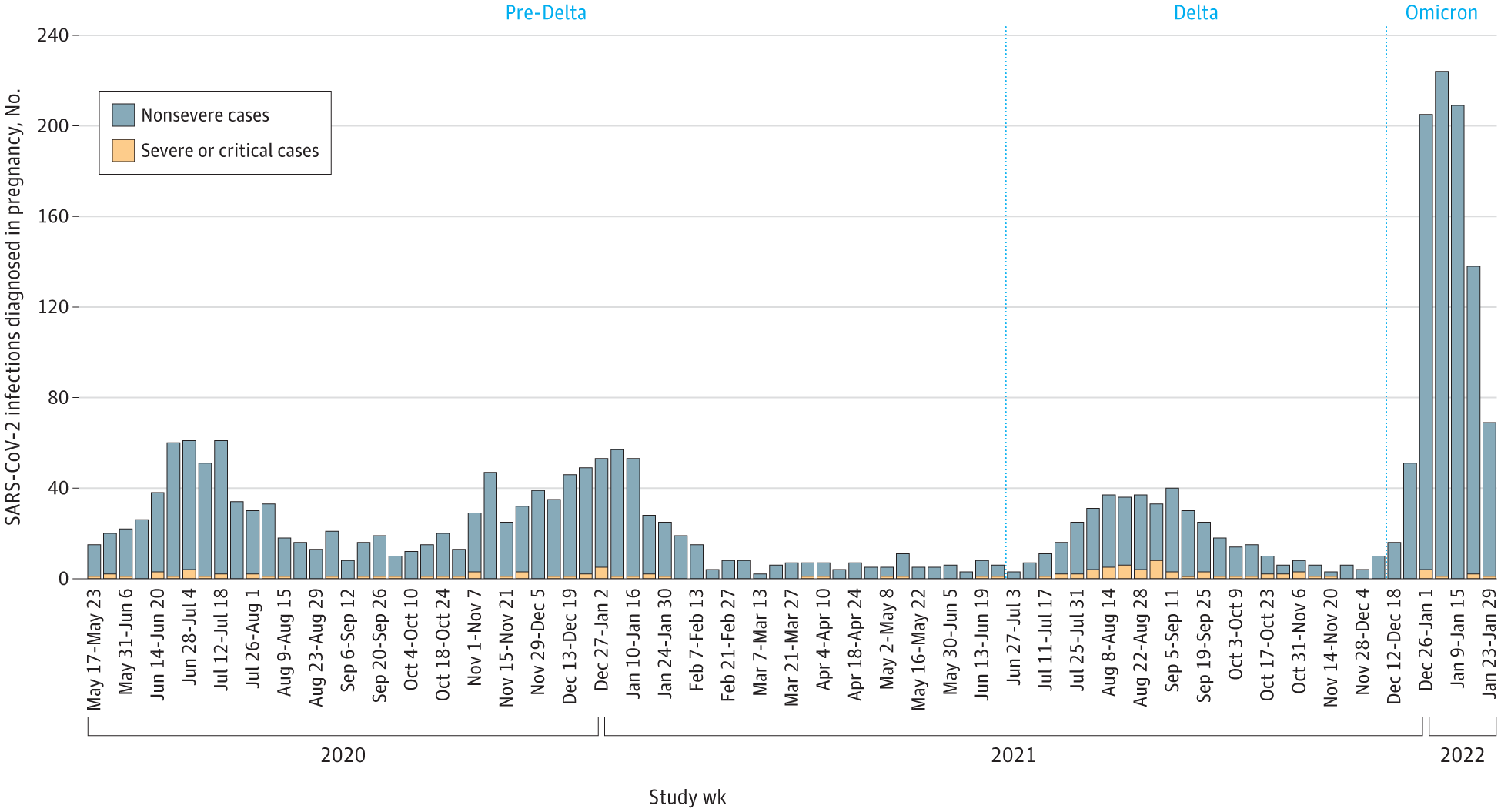
图 帕克兰健康中心每周诊断出严重和非严重的 SARS-CoV-2 感染病例
3个期间,每周发现的病例数中位数相当(216 VS 239 VS 222 )。孕期共 2641 例 SARS-CoV-2 感染(图)、前 Delta 阶段有 1298 例(中位数,每周 17 例),Delta激增期有 431 例(中位数,每周 14 例),Omicron 激增期有 912 例(中位数,每周 138 例)。孕妇接种情况,前Delta 期有两名感染者 (0.15%) 完全接种了疫苗,Delta急增期间有 49 人 (11.4%) 和Omicron激增期有 256 人 (28.1%)。
在 2641 例病例中,112 例(4.2%)为重症或危重症。其中包括 前Delta期 53 例(4.1%)严重或危急病例(0 人接种疫苗),Delta激增期 51 例(11.8%)(2人接种疫苗)和 Omicron急增期 8 例(0.9%)(2 人接种疫苗)。
与前Delta期相比,由Delta和 Omicron主导的时期与感染增加相关(发病率比分别为 3.07 [95% CI, 2.46-3.82] 和 10.09 [95% CI, 7.42-13.69])(表)。换句话说,Delta激增期间病例率是前Delta期的3倍;Omicron 激增期,病例率是前Delta期的 10 倍。

在调整了疫苗接种因素后,与前Delta相比,Delta与妊娠期重症或危重疾病增加(2.93 [95% CI,1.18-7.69])有关,而 Omicron 则与重症减少(0.20 [95% CI,0.05-0.83])相关。换句话说,虽然 Delta激增期病例的严重程度是前Delta期间的3倍左右,但 Omicron 激增期的严重程度却降低了约 80%。
在研究期间分娩的 1919 名婴儿中,有 1015 名 接受了检测,其中 32 名(3.1%)呈阳性(前Delta期 13 名,Delta激增期 8 名,Omicron 期 11 名);没有人患有严重疾病。三个时期的新生儿阳性率没有差异(P = .39)。
与非妊娠人群一样,Delta 和 Omicron 变异与妊娠期 SARS-CoV-2 感染增加有关,其中大多数发生在未接种疫苗的个体中。在调整之前的疫苗接种后,Delta 变异与疾病严重程度增加有关,而 Omicron 与疾病严重程度降低相关。大多数早期新生儿 SARS-CoV-2 感染发生在未接种疫苗且感染非严重 COVID-19 的母亲中。早期新生儿 SARS-CoV-2 感染的长期风险尚不清楚,但母体接种疫苗可能具有保护作用。5
局限性包括来自单一机构的病例以及可能缺少疫苗接种数据或在医疗保健系统之外进行的测试的阳性结果。未获得未感染者的 SARS-CoV-2 暴露率和疫苗接种率。无法确定 Omicron 期间疾病严重程度的降低是否与先前感染或接种疫苗的孕妇人数增加有关,或者与固有的病毒学特性有关。6
References:
1.Iuliano AD, Brunkard JM, Boehmer TK, et al. Trends in disease severity and health care utilization during the early Omicron variant period compared with previous SARS-CoV-2 high transmission periods—United States, December 2020-January 2022. MMWR Morb Mortal Wkly Rep. 2022;71(4):146-152. doi:10.15585/mmwr.mm7104e4PubMedGoogle ScholarCrossref
2.Adhikari EH, SoRelle JA, McIntire DD, Spong CY. Increasing severity of COVID-19 in pregnancy with Delta (B.1.617.2) variant surge. Am J Obstet Gynecol. 2022;226(1):149-151. doi:10.1016/j.ajog.2021.09.008PubMedGoogle ScholarCrossref
3.Society for Maternal-Fetal Medicine. Management considerations for pregnant patients with COVID-19. Accessed February 16, 2022. https://s3.amazonaws.com/cdn.smfm.org/media/2734/SMFM_COVID_Management_of_COVID_pos_preg_patients_2-2-21_(final).pdf
4.Addetia A, Lin MJ, Peddu V, Roychoudhury P, Jerome KR, Greninger AL. Sensitive recovery of complete SARS-CoV-2 genomes from clinical samples by use of Swift Biosciences’ SARS-CoV-2 multiplex amplicon sequencing panel. J Clin Microbiol. 2020;59(1):e02226-e20. doi:10.1128/JCM.02226-20PubMedGoogle ScholarCrossref
5.Gale C, Quigley MA, Placzek A, et al. Characteristics and outcomes of neonatal SARS-CoV-2 infection in the UK: a prospective national cohort study using active surveillance. Lancet Child Adolesc Health. 2021;5(2):113-121. doi:10.1016/S2352-4642(20)30342-4PubMedGoogle ScholarCrossref
6.Hui KPY, Ho JCW, Cheung MC, et al. SARS-CoV-2 Omicron variant replication in human bronchus and lung ex vivo. Nature. Published online February 1, 2022. doi:10.1038/s41586-022-04479-6PubMedGoogle Scholar