- 首页
- >>
- 今日科研
- >>
- 身体活动对肺功能的影响
身体活动对肺功能的影响
发布时间 2022-01-04 阅读 3077

2022.1.1
新年
✦✦
运动吧,享受生命
✦ ✦



生命在于运动

所有形式的运动都会增加全身的耗氧量,因此,心肺系统成为运动过程中功能改变的主要焦点。大量关于运动生理学的研究表明,耗氧量(VO2)心率与心排血量、通气量和分钟通气量、能量代谢和乳酸生成之间存在明确的关系;近年来,以上这些指标之间的关系已经得到了很好的界定。然而,最近研究显示,游泳、浸泡性质的水中运动(如潜水)和极端有氧运动等运动形式所产生的效果,为不同环境和运动暴露下的肺功能认知提供了新的见解。


图1
最近的数据表明,有氧运动的一个重要限制因素是高运动负荷下肺静脉压力上升,导致间质液体积聚和氧运输减少(图1)。
11项相关研究针对不同人群、不同运动负荷下,通过肺部成像来记录研究对象是否存在肺水肿。在接受诊断性分级运动测试的个体中,没有发现肺水肿的迹象。然而,在跑步机上以70%的最大能力跑2小时的人中,有15%的人出现了肺水肿;而在以最大能力跑7分钟的人中,有65%出现了肺水肿。在以女性运动员为研究对象的研究中观察到相似的结果。相关研究数据和一些病例报告表明,极端运动可导致肺水肿。


在过去的十年中,参加竞技游泳项目时发生肺水肿的频率增加,部分原因是参加铁人三项比赛的人数增加。当他们出现呼吸困难和伴随产生粉红色泡沫痰的咳嗽时,他们都在高负荷运动。并且近年来出现了许多其他关于游泳运动员在竞技游泳时患上肺水肿的病例报告。
Wilmshurst等的研究显示,一组游泳运动员及一组潜水运动员在休息或低强度运动时出现肺水肿,其症状包括突然出现呼吸困难和伴有粉红色泡沫痰的咳嗽。在游泳和潜水中,一个与浸泡有关的独特因素是由于静脉血淤积的压力效应而发生的流体转移。当血液浸入颈部时,600~700毫升的血液从静脉系统转移到中央循环,这反过来增加了肺血管容量,可能有助于肺水肿的发展,这种液体转移可加重现有的慢性疾病,损害心肺功能。
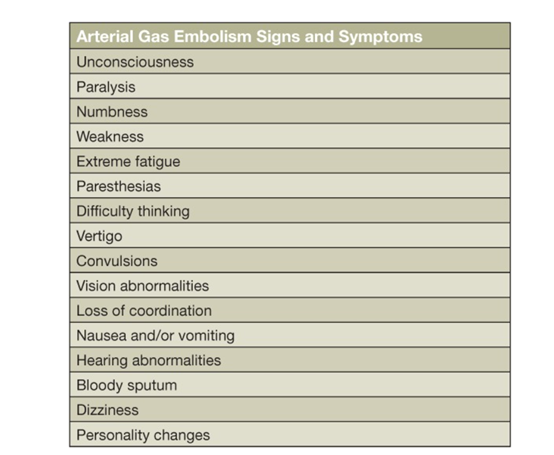
发生肺水肿的潜水者合并以下疾病(情况):

对于在水下呼吸压缩气体的潜水者来说,同样的压力-容积关系也会在上升过程中对肺部造成伤害。肺损伤和空气在动脉系统导致许多明确的临床表现见下表,其中最严重的是脑空气栓塞所致的脑损伤,该综合征可使潜水者在上升时立即出现类似中风的表现。冠状动脉循环的气体栓塞可引起心肌缺血,大量气体充盈中央循环可阻塞血液流经心脏,并产生无脉电活动的休克。


运动可导致肺高压和血容量增加从而引起肺损伤,毛细血管内压力升高,并导致毛细血管破裂,随后出现肺水肿和出血。竞技游泳可导致肺水肿(液体从浸泡状态转移到胸部)和舒张功能障碍(左室舒张末期压升高),特别是在有高强度运动的情况下。水下潜水会增加压力和气体体积的变化,在屏气潜水下降时和在水下呼吸压缩气体上升时都可能导致肺损伤。
治疗这些疾病最重要的方法是预防。因此,向运动员提供有关运动及训练时肺损伤风险和预防方法的基础教育至关重要。

运动
健康
预防
教育

参考文献
1. Weitzenblum E, Chaouat A, Canuet M, Kessler R. Pulmonary hypertension in chronic obstructive pulmonary disease and interstitial lung diseases. Semin Respir Crit Care Med. 2009 Aug;30(4):458-70. doi: 10.1055/s-0029-1233315. Epub 2009 Jul 24. PMID: 19634085.
2. Dwivedi K, Sharkey M, Condliffe R, Uthoff JM, Alabed S, Metherall P, Lu H, Wild JM, Hoffman EA, Swift AJ, Kiely DG. Pulmonary Hypertension in Association with Lung Disease: Quantitative CT and Artificial Intelligence to the Rescue? State-of-the-Art Review. Diagnostics (Basel). 2021 Apr 9;11(4):679. doi: 10.3390/diagnostics11040679. PMID: 33918838; PMCID: PMC8070579.
3. Seeger W, Adir Y, Barberà JA, Champion H, Coghlan JG, Cottin V, De Marco T, Galiè N, Ghio S, Gibbs S, Martinez FJ, Semigran MJ, Simonneau G, Wells AU, Vachiéry JL. Pulmonary hypertension in chronic lung diseases. J Am Coll Cardiol. 2013 Dec 24;62(25 Suppl):D109-16. doi: 10.1016/j.jacc.2013.10.036. PMID: 24355635.
4. Jo YS, Park JH, Lee JK, Heo EY, Chung HS, Kim DK. Risk factors for pulmonary arterial hypertension in patients with tuberculosis-destroyed lungs and their clinical characteristics compared with patients with chronic obstructive pulmonary disease. Int J Chron Obstruct Pulmon Dis. 2017 Aug 16;12:2433-2443. doi: 10.2147/COPD.S136304. PMID: 28860738; PMCID: PMC5565253.
5. Burger CD. Pulmonary hypertension in COPD: a review and consideration of the role of arterial vasodilators. COPD. 2009 Apr;6(2):137-44. doi: 10.1080/15412550902754252. PMID: 19378227.
6. Munshi RF, Pellegrini JR Jr, Patel P, Kashin M, Kang J, Sexton R, Russe JR, Makaryus AN, Patel P, Thakkar S, Pelletier B, Abraham T, Tiwana M, Anjum F. Impact of pulmonary hypertension in patients with acute exacerbation of chronic obstructive pulmonary disease and its effect on healthcare utilization. Pulm Circ. 2021 Sep 24;11(4):20458940211046838. doi: 10.1177/20458940211046838. PMID: 34594546; PMCID: PMC8477694.
7. Choudhury P, Bhattacharya A, Dasgupta S, Ghosh N, Senpupta S, Joshi M, Bhattacharyya P, Chaudhury K. Identification of novel metabolic signatures potentially involved in the pathogenesis of COPD associated pulmonary hypertension. Metabolomics. 2021 Oct 1;17(10):94. doi: 10.1007/s11306-021-01845-9. PMID: 34599402.
8. You L, Niu H, Huang K, Dong F, Yang T, Wang C. Clinical Features and Outcomes of Acute Exacerbation in Chronic Obstructive Pulmonary Disease Patients with Pulmonary Heart Disease: A Multicenter Observational Study. Int J Chron Obstruct Pulmon Dis. 2021 Oct 22;16:2901-2910. doi: 10.2147/COPD.S325925. PMID: 34712043; PMCID: PMC8547596.

联系我们: joymedservice@joymed.cc
Copyright © 2024 悦医Joymed All rights reserved.